Sentire un dente che si muove sotto le dita provoca sempre un'immediata preoccupazione. E a ragione: la mobilità dentale non è mai un sintomo da sottovalutare. Quello che inizia come un lieve dondolio può trasformarsi rapidamente in un problema serio, fino alla perdita definitiva del dente.
Dietro i denti che si muovono si nascondono quasi sempre gengive ritirate e parodontite, patologie che minano silenziosamente le fondamenta della dentatura. Riconoscere tempestivamente i segnali e intervenire con cure parodontali adeguate fa la differenza tra salvare o perdere i propri denti.
La mobilità dentale è una conseguenza diretta del deterioramento delle strutture che sostengono i denti. Il parodonto, cioè l'insieme di tessuti che ancorano i denti all'osso mascellare e mandibolare, comprende il legamento parodontale, l'osso alveolare, il cemento radicolare e le gengive. Quando uno o più di questi elementi subiscono danni, il dente perde progressivamente stabilità e comincia a muoversi.
Le gengive ritirate sono uno dei primi segnali visibili di un problema parodontale in atto. La recessione gengivale espone le radici dentali, normalmente protette dal tessuto molle, creando sensibilità e vulnerabilità. Questo fenomeno si manifesta quando le gengive si retraggono verso l'alto nei denti superiori o verso il basso in quelli inferiori, lasciando scoperta una porzione crescente della superficie radicolare. La causa principale risiede nell'accumulo di placca batterica e tartaro lungo il margine gengivale, che innesca un processo infiammatorio cronico.
La parodontite è quindi la forma più grave e distruttiva delle malattie gengivali, evoluzione naturale di una gengivite non trattata: questa patologia coinvolge non solo le gengive superficiali ma intacca profondamente il legamento parodontale e l'osso alveolare sottostante. I batteri presenti nella placca penetrano sotto il margine gengivale, formando le cosiddette tasche parodontali, spazi patologici tra gengiva e dente dove i microrganismi proliferano indisturbati.
L'azione batterica provoca una risposta immunitaria dell'organismo che, paradossalmente, contribuisce alla distruzione dei tessuti di supporto. Gli enzimi rilasciati durante il processo infiammatorio degradano il collagene del legamento parodontale e stimolano il riassorbimento dell'osso alveolare. Man mano che l'osso si riduce, il dente perde l'ancoraggio che lo mantiene fisso nella sua sede, iniziando a presentare mobilità.
I sintomi della parodontite includono:
La mobilità dentale compare generalmente nelle fasi più progredite della malattia, quando il danno osseo ha raggiunto livelli significativi.
Esistono fattori di rischio che predispongono allo sviluppo della parodontite:
Le infezioni acute come gli ascessi dentali possono determinare un rapido deterioramento del supporto parodontale: l'accumulo di pus esercita pressione sui tessuti circostanti, provocando dolore intenso e mobilità improvvisa del dente coinvolto. Le cisti odontogene, formazioni cistiche che si sviluppano nell'osso mascellare o mandibolare, espandendosi comprimono e riassorbono l'osso circostante, destabilizzando i denti adiacenti.
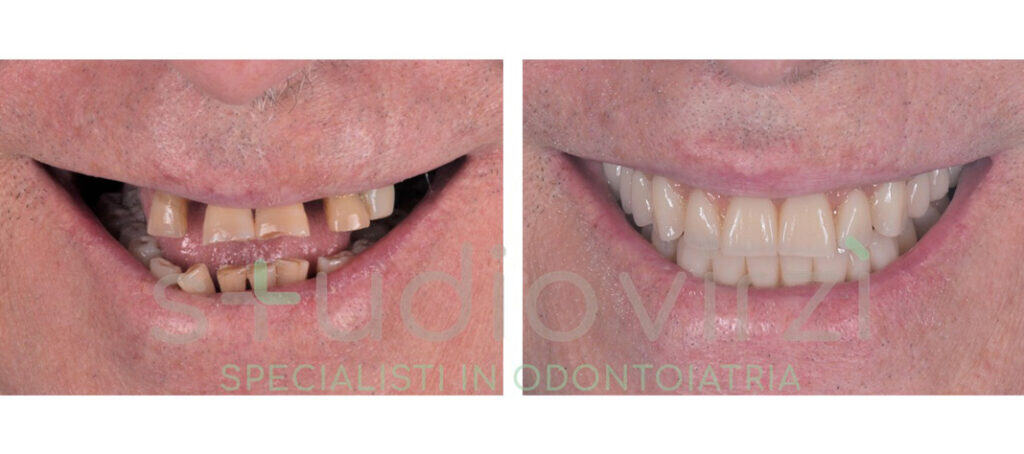
L'approccio terapeutico per stabilizzare i denti che si muovono varia in base alla causa sottostante e alla gravità del danno parodontale. Una diagnosi accurata costituisce il primo passo indispensabile: il parodontologo esegue un esame clinico completo, valutando la profondità delle tasche parodontali mediante sondaggio, la presenza di sanguinamento gengivale, il grado di mobilità dentale e l'entità della perdita ossea attraverso radiografie endorali o panoramiche.
Le cure parodontali non chirurgiche sono la prima linea di trattamento per la parodontite lieve e moderata: la detartrasi professionale rimuove placca e tartaro sopragengivali, mentre lo scaling radicolare pulisce le superfici radicolari esposte eliminando i depositi batterici dalle tasche parodontali. Questa procedura, eseguita con strumenti manuali o ultrasonici, leviga le radici dentali riducendo i punti di adesione per i batteri. Il root planing viene spesso associato all'applicazione locale di antibiotici o antisettici nelle tasche più profonde per controllare l'infezione.
Nei casi più avanzati di parodontite con tasche profonde superiori ai cinque millimetri, si rende necessario l'intervento chirurgico parodontale. La chirurgia a lembo permette di accedere direttamente alle superfici radicolari e all'osso sottostante. Il parodontologo solleva chirurgicamente il lembo gengivale, rimuove il tessuto di granulazione infetto, pulisce accuratamente le radici e rimodella l'osso compromesso. Successivamente, il lembo viene riposizionato e suturato, creando condizioni più favorevoli per la guarigione e la riduzione delle tasche.
Le tecniche di rigenerazione tissutale guidata mirano a stimolare la ricrescita dell'osso alveolare perduto e del legamento parodontale: durante l'intervento chirurgico, vengono posizionate membrane biocompatibili che impediscono al tessuto gengivale, che si rigenera rapidamente, di invadere lo spazio destinato alla neoformazione ossea.
Gli innesti ossei, utilizzando materiale autologo, eterologo o sintetico, forniscono una struttura di supporto sulla quale l'osso del paziente può rigenerarsi. Le proteine della matrice dello smalto e i fattori di crescita applicati sulle radici dentali stimolano la rigenerazione dei tessuti parodontali.
Lo splintaggio dentale è una soluzione per stabilizzare temporaneamente o permanentemente i denti mobili. Questa tecnica consiste nel collegare i denti che si muovono a quelli adiacenti più stabili mediante fili metallici, fibre di vetro o resine composite. Lo splintaggio distribuisce le forze masticatorie su un gruppo di denti anziché su singoli elementi, riducendo il carico individuale e permettendo ai tessuti parodontali di guarire. Nei casi reversibili, una volta risolta l'infezione e recuperato il supporto osseo, lo splintaggio può essere rimosso.
La prevenzione della perdita denti passa attraverso un programma di mantenimento parodontale rigoroso dopo il trattamento attivo. Sedute di igiene professionale ogni tre-sei mesi, a seconda della gravità della parodontite pregressa, mantengono sotto controllo la placca batterica e prevengono le recidive. L'igiene domiciliare scrupolosa costituisce il pilastro della prevenzione: spazzolamento efficace tre volte al giorno, uso quotidiano del filo interdentale o degli scovolini interprossimali, eventualmente integrato da collutori specifici.
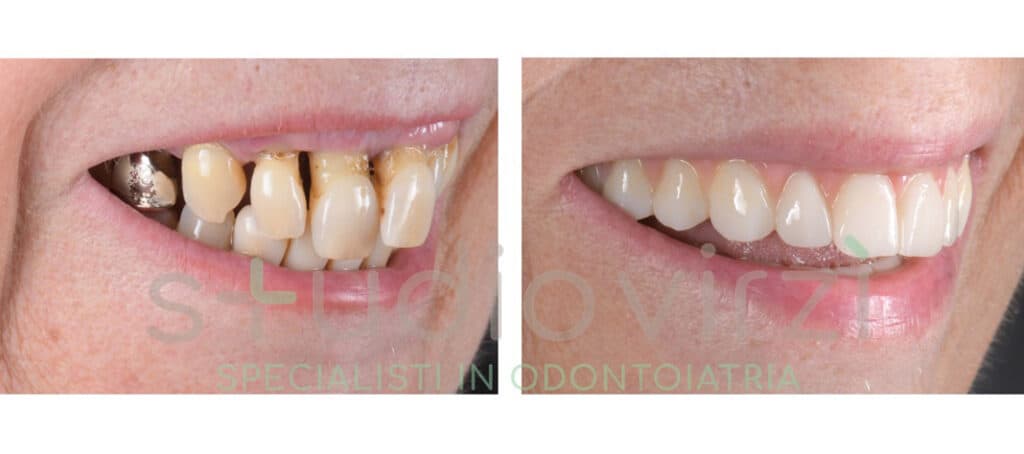
Lo Studio Virzì è riconosciuto come un’eccellenza nelle cure parodontali e nella gestione della mobilità dentale. Il team di specialisti in parodontologia dello studio applica protocolli terapeutici all'avanguardia per il trattamento delle gengive ritirate e della parodontite, utilizzando tecnologie laser di ultima generazione e tecniche rigenerative che massimizzano le possibilità di conservazione dentale.
L'approccio personalizzato, basato su una diagnosi approfondita e su programmi di mantenimento su misura, permette allo Studio Virzì di offrire soluzioni efficaci per la prevenzione perdita denti, restituendo stabilità e salute al sorriso dei propri pazienti attraverso trattamenti minimamente invasivi e risultati duraturi.
Via Soperga, 8 20127 Milano - Dir. San. Dott. Mauro Virzì Citarra - Albo degli odontoiatri di Milano - N. iscrizione ordine 3134 - Informazione sanitaria ai sensi delle leggi 248/2006 e 145/2018 - P.IVA 11311610965
Lunedì: 9:00/19:00
Martedì: 9:00/19:00
Mercoledì: 9:00/18:00
Giovedì: 9:00/19:00
Venerdì: 9:00/18:00
Sabato: 9:00/14:00 su appuntamento